La neuro-osteoartropatia di Charcot o piede di Charcot, rara complicanza del diabete, è una patologia gravemente invalidante, ad alto rischio di amputazione se non diagnosticata in tempo. Il Policlinico Universitario A. Gemelli IRCCS di Roma è una delle strutture italiane che gestisce tale patologia da un punto di vista internistico e diabetologico ed effettua i complicati interventi di salvataggio ortopedico di questi piedi deformati e disabilitati dalla malattia.
Se intercettata precocemente, la malattia non progredisce verso la fase cronica, quella appunto delle deformità articolari, ma per questo è necessario un occhio esperto, quello del diabetologo. «Condizione predisponente del piede di Charcot – ricorda Dario Pitocco, professore associato di Endocrinologia all’Università Cattolica del Sacro Cuore Campus di Roma e direttore dell’UOSA di Diabetologia della Fondazione Policlinico Gemelli IRCCS – è la neuropatia diabetica, che comporta un grave quadro di disregolazione infiammatoria, concentrato a livello del piede. Ma questa è solo una parte della storia. La neuropatia è importante ma non basta da sola e le vere cause del piede di Charcot di fatto non sono ancora note. Potrebbe giocare un ruolo anche una predisposizione genetica sulla modulazione del metabolismo dell’osso».
Chi è colpito da neuro-osteoartropatia di Charcot o piede di Charcot

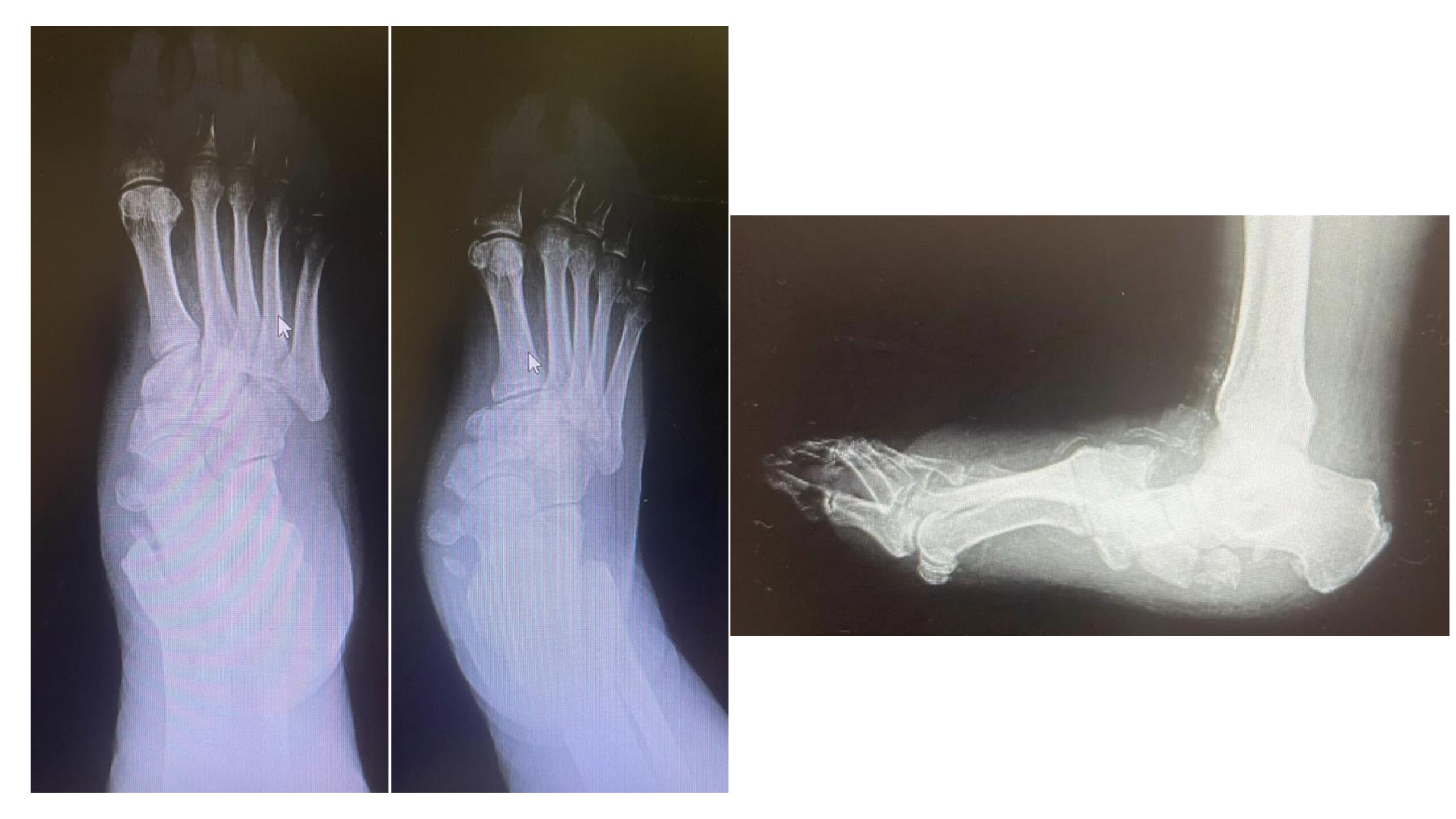
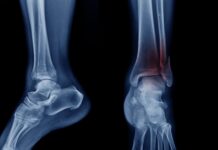
A essere affetto da neuropatia è almeno il 30-40% delle persone con diabete. Il piede di Charcot compare solo nello 0,05% dei casi. Parliamo dunque di una malattia rara. «Questi pazienti – prosegue il professor Pitocco, che è coautore anche di una Consensus dell’American Diabetes Association sull’argomento – hanno una grave disregolazione dei processi infiammatori, anche a seguito di uno stimolo banale, come il sovraccarico sul piede. Molto spesso sono colpite persone che passano molto tempo in piedi (camerieri, cuochi) o che utilizzano molto il piede come gli autisti. Il fatto che la neuropatia attutisca il dolore, che in genere è un importante campanello d’allarme, fa sì che la diagnosi sia tardiva. Nelle fasi iniziali (acute) il piede appare rosso, gonfio, caldo ma non è presente dolore. Un occhio non esperto può scambiare il quadro per una vasculite, per un trauma o per gotta. Oltre alla visita specialistica diabetologica, che permette di porre il sospetto diagnostico, un esame strumentale importante nella fase acuta è la risonanza magnetica, che evidenzia edema della spongiosa dell’osso. Una semplice radiografia nella fase iniziale, invece, non consente di fare diagnosi. In questa fase l’approccio terapeutico più efficace è il riposo; il paziente non deve caricare su quel piede: vengono utilizzati speciali tutori per evitare il carico».
Se questa fase diagnostica viene mancata, la malattia progredisce anche rapidamente, nell’arco di pochi mesi, verso la fase cronica, quella delle complicanze che richiedono l’intervento dell’ortopedico.
La gestione del piede di Charcot richiede, inoltre, un’équipe multidisciplinare perché oltre al diabetologo e all’ortopedico, spesso è necessario l’intervento del chirurgo vascolare, dell’infettivologo, del chirurgo plastico, del dermatologo, del fisioterapista e di tanti altri specialisti.
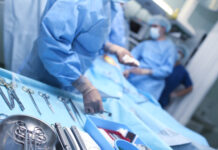
«Nel piede di Charcot – spiega Carlo Perisano, ricercatore in Ortopedia e Traumatologia all’Università Cattolica del Sacro Cuore Campus di Roma e dirigente medico presso la UOC di Ortopedia e Traumatologia della Fondazione Policlinico Universitario Agostino Gemelli IRCCS – assistiamo a una progressiva alterazione dei tessuti molli, delle articolazioni e delle ossa del piede, che vanno incontro ad un marcato riassorbimento e a molte microfratture che portano all’instaurarsi delle deformità. Il piede si deforma fino a diventare un “piede a dondolo” (in inglese “rocker bottom foot deformity”’), a causa della mal consolidazione dell’osso e ad una stabilizzazione di quella deformità che determinano una serie di sequele». Queste, in stadio avanzato, possono essere corrette solo da un complesso intervento, che di fatto diventa una chirurgia di salvataggio dell’arto.
«Sono interventi che mirano a correggere deformità estremamente complesse del piede e della caviglia – prosegue Perisano – e che prevedono una serie di procedure chirurgiche nell’ambito dello stesso intervento, quali osteotomie correttive e successive osteosintesi. Questo consente la ricostruzione di un asse del piede e della caviglia, per permettere al paziente di tornare a camminare, in genere entro un paio di mesi dall’intervento. I pazienti affetti da questa condizione, infatti, non riescono più a deambulare perché queste deformità comportano alterazioni dell’appoggio, che sottopongono alcune zone del piede, normalmente non deputate a sostenere il carico, ad una pressione eccessiva che a sua volta può portare ad ulcerazioni; queste, nei pazienti diabetici (che spesso sono anche vasculopatici), possono causare infezioni gravi e profonde, che a loro volta comportano un elevato rischio di amputazione».
«Il piede di Charcot – commenta Giulio Maccauro, professore ordinario di Ortopedia all’Università Cattolica del Sacro Cuore Campus di Roma e Direttore della UOC di Ortopedia e Traumatologia di Fondazione Policlinico Gemelli IRCCS – è una condizione clinica estremamente invalidante. All’interno della nostra ostituzione, riusciamo a dare risposte, all’interno di un percorso multidisciplinare, a tutte le persone con piede diabetico, offrendo loro l’intera gamma di trattamenti ortopedici, da quelli convenzionali ortesici, agli interventi chirurgici più avanzati».